
Die Kieferorthopädie ist jenes Fachgebiet der Zahnheilkunde, das sich mit der Erkennung und Behandlung von angeborenen oder erworbenen Zahnstellungs- und Kieferanomalien beschäftigt. Einfache Fälle können in der Regel vom Zahnarzt bzw. Schulzahnarzt behandelt werden, für schwierigere Fälle sind jedoch meist Fachzahnärzte für Kieferorthopädie zuständig.
Ererbte und erworbene Anomalien
Anomalien der Zahnstellung und des Kiefers können angeboren, also vererbt sein. Es gibt aber auch erworbene Anomalien. Zum Beispiel Engstände in der Zahnreihe, verursacht durch vorzeitig verlorene Milchzähne, die dadurch ihre Platzhalterfunktion für die bleibenden Zähne nicht mehr erfüllen können. Oder schlechte Gewohnheiten wie Daumen- oder Fingerlutschen, Lippensaugen und Zungenpressen. Für die Behandlung von Kieferanomalien gibt es grundsätzlich zwei Möglichkeiten: Behandlung mittels Apparatur (bei jugendlichen Patienten) oder chirurgischer Eingriff (bei Erwachsenen).
Wachstumsbeeinflussung erfordert Geduld
Eine kieferorthopädische Behandlung dauert manchmal mehrere Jahre. Grund dafür sind die Wachstumsbeeinflussung und die schwachen Kräfte, die über eine längere Zeit einwirken müssen, denn der Knochenabbau auf der einen und der Knochenaufbau auf der anderen Seite eines zu verschiebenden Zahnes erfolgen sehr langsam. Zusätzlich muss das erreichte Behandlungsresultat während der so genannten Retentions- oder Haltephase stabilisiert werden. Die Behandlung ist kostenintensiv und verlangt vom Patienten nebst Mitarbeit auch ein grosses Mass an Geduld.
Behandlung mittels Apparatur
Schwache, aber lang andauernde Kräfte wie Daumenlutschen können die Zähne verschieben und den Knochen verformen. Mit ähnlichen Kräften, die über lange Zeit wirken müssen, beeinflusst die kieferorthopädische Behandlung das Wachstum von Ober- und Unterkiefer und versucht, Zähne zu verschieben oder zu drehen. Bei jugendlichen Patienten erfolgt die Behandlung von Kieferanomalien mittels Apparatur, die auf der Förderung oder Hemmung des Kieferwachstums beruht. Ist das Kieferwachstum einmal abgeschlossen, kann eine Kieferstellungsanomalie nur noch mit chirurgischen Methoden angegangen werden. Reine Zahnstellungskorrekturen sind unabhängig vom Kieferwachstum und können somit auch noch bei Erwachsenen erfolgreich durchgeführt werden.
Aktive und passive Apparaturen
Die Kieferorthopädie unterscheidet zwischen aktiven und passiven Apparaturen. Aktive Apparaturen sind entweder abnehmbar oder festsitzend, d.h. fest auf die Zähne geklebt. Sie können im Mund an den Zähnen oder ausserhalb des Mundes am Kopf mittels Kopfkappe oder Nackenband verankert werden. Passive Apparaturen sind einfach und verhindern ungünstige Einflüsse von Lippen-, Wangen- oder Zungenmuskulatur (schlechte Gewohnheiten). Durch den Wegfall der ungünstigen Krafteinwirkung kommt es meist zu einer spontanen Korrektur. Aktive Apparaturen üben mit Federn, Gummizügen und Bögen selber Kräfte auf die Zähne oder den Kiefer aus. Während der ganzen Behandlung darf die Mundhygiene, die besonders bei festsitzenden Apparaturen erschwert ist, niemals vernachlässigt werden. Auch darum sind häufige Kontrollen beim Zahnarzt angezeigt.
Zahnbehandlung unter Verwendung von Lachgas
Allgemeines
Die analgetische (schmerzstillende) und sedierende (beruhigende) Wirkung von Lachgas (chemisch N2O) wurde bereits im 19. Jahrhundert entdeckt. Seitdem wird es millionenfach als Narkosemittel angewandt. Die sedierende anxiolytische (angstlösende) Eigenschaft macht Lachgas zu einem hervorragenden Hilfsmittel bei der Behandlung ängstlicher Patienten und Kindern. In den USA und in vielen anderen Ländern (England, Australien, Skandinavien) verwenden über 50% aller Zahnärzte Lachgas routinemässig.
Lachgas wirkt im Gehirn so lange es eingeatmet wird, wird im Körper nicht verbraucht und nicht abgelagert. Die Atmung und das Herz-Kreislauf-System werden nicht belastet.
Vorgehen
Über eine kleine Nasenmaske wird ein Gemisch aus Sauerstoff und Lachgas verabreicht. Bereits nach wenigen Atemzügen beginnt die Wirkung: Der Patient empfindet ein Gefühl der Leichtigkeit und Entspannung und gelangt in einen angenehmen Trancezustand. Er ist jederzeit ansprechbar und verliert nie die Kontrolle über sich, kann aber das Bedürfnis verspüren, die Augen zu schliessen. Angst und Verspannung weichen einem beruhigenden Geborgenheitsgefühl. Der Patient kann innerlich völlig loslassen und angenehmen Gedanken nachgehen. Die Zeit vergeht dabei oft sehr schnell.
Gleichzeitig mit der Angst nimmt auch die Schmerzempfindlichkeit stark ab. Das Setzen einer Betäubungsspritze wird praktisch nicht mehr wahrgenommen. Auch der Würgereiz und starke Schluckreflexe sind unter Lachgas fast völlig aufgehoben.
Der Zahnarzt kann über das variable Mischungsverhältnis zwischen Sauerstoff und Lachgas die Intensität der Sedierung verändern und individuell auf den Patienten einstellen. Nach Ende der Behandlung atmet der Patient noch ca. fünf Minuten reinen Sauerstoff. Danach ist die Wirkung des Lachgases vollständig aufgehoben und der Patient kann die Praxis alleine und mit klarem Kopf verlassen. (Kinder in Begleitung der Eltern).
Kinder
Durch die beruhigende und angstabbauende Wirkung ist Lachgas ein bewährtes Hilfsmittel zur Behandlung ängstlicher Kinder. Voraussetzung ist allerdings, dass das Kind bewusst durch die Nase atmen kann und die Nase frei durchgängig ist.
Nebenwirkungen
Diese treten meist bei Lachgaskonzentrationen über 50% auf. Wir verabreichen in unserer Praxis deshalb wesentlich niedrigere Konzentrationen von Lachgas.
Beim Toben, Klettern oder beim Sport kommt es häufig zu Verletzungen der Schneidezähne.
Das Tragen eines Mundschutzes bei Sportarten mit erhöhtem Risiko für Zahn und Mundverletzungen stellt eine wirkungsvolle und zugleich einfache Schutzmaßnahme dar.
Zu den Sportarten mit erhöhtem Risiko für die Zähne zählen:
– Handball
– Fussball
– Karate
– Boxen
– Kickboxen
– Inline
– Skating
– Skate-Boarding
– Mountain-Biking
– Basketball
– Hockey
– Rugby
– BMX
Durch den festen Sitz und die exakte Passung bietet ein individuell gefertigter Mundschutz hohe Sicherheit
und optimalen Schutz. Er wird von Kindern und Jugendlichen gut toleriert und verträgt sich auch mit festen
kieferorthopädischen «Spangen».
Der relativ geringe Aufwand lohnt sich zur Erhaltung der Zahngesundheit Ihres Kindes!
Dein Lächeln ist von unschätzbarem Wert. Es kann Freundschaft signalisieren, Freude verbreiten und Charme ausstrahlen.Wenn du dich gerne schmückst, tue es mit einem Lächeln! Mit den Twinkles steht dir eine ganze Reihe kleiner, witziger und faszinierender Schmuckstücke in mehreren Farben zur Auswahl bereit. Schmuckstücke aus echtem Gold, Diamant, Saphir oder Rubin.
Das Schmuckstück wird mit derselben zuverlässigen Technik auf dem Zahn befestigt, wie bei einer Zahnspange. Es kann leicht entfernt werden und hinterlässt keine sichtbaren Spuren. Twinkles ist das Original, das für hohe Qualität und Sicherheit steht.
Zahnkronen
Ist ein Zahnschaden so weit fortgeschritten, dass eine Füllungstherapie den Zahn nicht wiederherstellen kann, wird eine Zahnkrone benötigt. Diese kann allerdings nur dann eingesetzt werden, wenn keine krankhaften Veränderungen (pathologischen Befunde) im Wurzel- und Knochenbereich vorliegen. Andernfalls müssen die krankhaften Veränderungen vorgängig umfassend behandelt werden, denn eine aufwändige Rekonstruktion kann stets nur so gut sein wie das darunterliegende Fundament.
Zahnbrücken
In der Kronen-Brücken-Prothetik verstehen wir unter einer Brücke den festsitzenden künstlichen Ersatz fehlender Zähne. Mit einer Brücke kann eine unterbrochene oder verkürzte Zahnreihe, die meistens durch Zahnverlust entstanden ist, wiederhergestellt werden. Zu einer Brücke gehören mindestens zwei Zähne – die Pfeilerzähne –, die im Allgemeinen zu jeder Seite der Lücke liegen. Diese Pfeilerzähne nehmen die Brückenanker auf; das sind Kronen, möglicherweise auch Teilkronen, an denen die fehlenden Zähne (so genannte Zwischenglieder) befestigt sind. Im Normalfall besteht eine Brücke also aus den Brückenankern und einem oder mehreren Zwischengliedern.
Schalt-, Erweiterungs- und Klebebrücken
Die häufigsten Brücken sind so genannte Schaltbrücken, bei denen die Zwischenglieder zwischen den endständigen Brückenankern liegen. Schaltbrücken dienen der Rekonstruktion von unterbrochenen Zahnreihen. Bei verkürzten Zahnreihen gelangen Extensionsbrücken (Freiend- oder Fliegerbrücken) zum Einsatz. Dabei sind die fehlenden Zähne, die Extensionsglieder, nicht zwischen, sondern endständig an den Brückenankern befestigt, wodurch eine Zahnreihe erweitert (extendiert) werden kann. Natürlich sind auch Kombinationen von Schalt- und Extensionsbrücken gebräuchlich. Eine weitere spezielle Brücke ist die Adhäsivbrücke (Klebe- oder Marylandbrücke). Im Gegensatz zu den andern Brücken bestehen deren Brückenanker nicht aus Kronen, sondern aus metallischen Auflagen, die mittels Schmelzätztechnik und Komposit (Kunststofffüllungsmaterial) auf die minimal beschliffenen Pfeilerzähne geklebt werden. Heute werden nicht nur Zähne, sondern auch Implantate zur Befestigung der Brückenanker verwendet. Oft kann eine Brückenkonstruktion umgangen werden, indem der Zahnarzt die fehlenden Zähne durch Implantate und Einzelkronen ersetzt.
Werkstoffe
Die Werkstoffe, die in der Kronen-Brücken-Prothetik Verwendung finden, sind Edel- und Nichtedelmetalle, Keramik und Kunststoffe. Da jeder Werkstoff seine spezifischen Eigenschaften hat, gelangen oftmals Kombinationen zum Einsatz. Im Seitenzahnbereich, wo das Aussehen eine eher untergeordnete Rolle spielt, die Festigkeit aber wegen der hohen Kaukräfte grosse Bedeutung hat, können reine Metallkronen oder Metallbrücken eingesetzt werden (Vollgusskronen/-brücken). Im sichtbaren Frontzahnbereich werden heute fast ausschliesslich zahnfarbene Kronen und Brücken verwendet. Häufig sind dies Verbund-Metall-Keramik-Arbeiten, kurz VMK genannt. Darunter muss man sich Metallkronen/-brücken vorstellen, deren sichtbare Teile mit zahnfarbener Keramik verkleidet sind. Der Vorteil dieser Machart liegt in der Verbindung der Festigkeit von Metall mit der Ästhetik von Keramik. Muss eine Einzelkrone höchste Ansprüche bezüglich Aussehen erfüllen, kann eine reine Keramikkrone, eine so genannte Jacketkrone, eingesetzt werden. Reine Keramikarbeiten sind nicht nur ästhetisch sehr ansprechend, sondern auch äusserst gewebefreundlich.
Im zahnlosen Kiefer werden durch eine Totalprothese die Funktionen des Kauens und Sprechens sowie die Ästhetik wiederhergestellt. Soll mit einer solchen Prothese tatsächlich beschwerdefrei gekaut werden, ist auf eine statisch korrekte Aufstellung der künstlichen Zähne zu achten.
Die Innenfläche der Prothese liegt lose auf der Kieferschleimhaut auf. Ihren Halt findet sie durch einen Saugeffekt. Die im Handel erhältlichen Prothesenbefestigungsmittel können fallweise akute Haltprobleme überbrücken. Hält eine Prothese aber auf Dauer nicht mehr richtig, ist eine Überarbeitung durch den Zahnarzt unumgänglich.
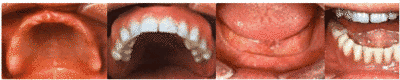
Der unbezahnte Oberkiefer (Bild 1) zeigt eine für die Totalprothese günstige Form. Die Prothese liegt mit ihrer Kunststoffbasis breitflächig auf dem Kiefer (Bild 2). Bei günstiger Gestaltung des Prothesenrandes und der Aussenflächen kann ein gewisser Saugeffekt erzielt werden. Der Unterkiefer (Bild 3) ist auch bei gut ausgeprägtem Kieferkamm von seiner anatomischen Form her für den Halt einer Totalprothese ungünstiger. Eine breitflächige Auflage der Basis ist meist nicht möglich. Um einen genügenden Halt zu gewährleisten, ist auf eine korrekte Anfertigung (Prothesenbasis, Anordnung der Zähne) besonders zu achten (Bild 4).
Kann ein genügender Halt der Totalprothese mit den beschriebenen Massnahmen nicht gewährleistet werden, besteht heute die Möglichkeit der Verankerung der künstlichen Zähne auf Implantatpfeilern.
Abnehmbare oder Teilprothesen bestehen aus künstlichen Zahnreihen, die auf einer Prothesenbasis, dem Prothesensattel, befestigt sind. Die Teilprothese wird mittels Klammern an natürlichen Zähnen verankert. Sind beidseits der Prothese natürliche Zähne vorhanden, spricht man von einer «Schaltprothese». Steht hingegen auf der Hinterseite kein Zahn mehr für die Verankerung zur Verfügung, so handelt es sich um eine «Freiendprothese».
Hauptvorteil der abnehmbaren Prothetik sind vor allem die relativ geringen Kosten. Da der Patient die Prothese abnehmen kann, lässt sie sich, wie auch das Restgebiss, leicht reinigen. Nachteilig sind hingegen der geringe Tragkomfort sowie die erhöhte Kariesgefahr für die natürlichen Klammerzähne.
Verankerung von Teilprothesen
Klammern
Eine Teilprothese kann mittels gegossener Klammern an den benachbarten natürlichen Zähnen fixiert werden. Diese Technik ist relativ kostengünstig. Nachteilig ist, dass die Klammern sichtbar sind. Da sich an den Klammern Bakterienbeläge sammeln, müssen sie besonders gut gereinigt werden – sonst gehen die Nachbarzähne durch Karies verloren.
Druckknöpfe
Durch Karies stark zerstörte Zähne werden wurzelbehandelt, auf Zahnfleischhöhe gekürzt und mit einer Goldkappe (Wurzelstift) überdeckt. Der eine Teil des Druckknopfes wird auf die Wurzelkappe gelötet, der andere Teil befindet sich in der Prothese.
Geschiebeverankerung
Eine gefräste Geschiebeverankerung gelangt in der Regel nur bei überkronten Zähnen zur Anwendung. In den Metallteil der Krone wird eine bestimmte Form (Schulter und Rillen) mit parallelen Flächen eingefräst. Der mit dem Prothesengerüst verbundene Sekundärteil passt genau in den Primärteil. Vorteile: starker Halt, gute Kraftübertragung beim Beissen, sehr befriedigendes ästhetisches Resultat. Nachteil: grosser technischer Aufwand, hohe Kosten.
Konfektionierter Steg
Der konfektionierte Steg wird bei geringer Restbezahnung angewendet. Der Steg wird auf zwei Goldkappen gelötet und diese starre Konstruktion fest einzementiert. Die Steghülse ist als Gegenstück in der Prothesenbasis fixiert.
Zum Zahnhalteapparat, dem Parondont, rechnet man das Zahnfleisch, das knöcherne Zahnfach, das die ganze Zahnwurzel umgibt, und die Wurzelhaut. Diese verankert den Zahn im Kieferknochen durch zahlreiche kurze Sehnenfasern (Fa), die aus dem Knochen in die Zahnwurzel (W) einstrahlen.
Als Schwachstelle der gesamten Verankerung hat die moderne Forschung die Saumzellen des Zahnfleisches ermittelt. Die Saumzellen (Z) haften direkt am Zahn. Die Bakterien der Plaque (gelb gezeichnet) vermehren sich und sterben zum Teil wieder ab. Aus toten und lebenden Bakterien der Plaque werden Giftstoffe frei, die in das Saumhäutchen eindringen und es auflockern. Als Antwort des Körpers wandern Abwehrzellen (Leukozyten = weisse Blutkörperchen) in das Gewebe ein, was dessen Durchlässigkeit noch erhöht.
Giftstoffe der Bakterien können nun auch in das Bindegewebe des Zahnfleisches eindringen. Entzündungen verursachen Rötung und Schwellung, wie man das bei jedem «Bibeli» auf der Haut sehen kann. Auch entzündetes Zahnfleisch ist gerötet und geschwollen. Diese Anzeichen beginnender Zahnfleischentzündung findet man schon bei Schulkindern.
Wenn es beim Zähnebürsten blutet, ist dies ebenfalls das Zeichen einer schwelenden Entzündung. Schmerzen treten selten auf. Wird der Zahnbelag einmal pro Tag gründlich entfernt, verschwinden Entzündung und Blutung nach wenigen Tagen.
Von der Zahnfleischentzündung zur Parodontitis
Stehen grössere Plaquemengen jahrelang in ständiger Berührung mit den Saumzellen, so breitet sich die Entzündung in die Tiefe aus und befällt allmählich den Knochen und die Wurzelhaut: die Gingivitis hat sich zur Parodontitis entwickelt.
Mit steigender Entzündungsintensität entsteht eine Zahnfleischtasche, und das knöcherne Zahnfach wird abgebaut. Dann werden die Zahnwurzeln sichtbar, die Zähne lockern sich und drohen schliesslich auszufallen. Die zahnärztliche Behandlung und eine gute Mitarbeit der Patientin, des Patienten bei der Mundhygiene können die Parodontitis zum Stillstand bringen. Der abgebaute Knochen ist und bleibt jedoch verloren. Deshalb ist – wie bei der Karies – die frühzeitige Erkennung und Behandlung äusserst wichtig.
Definition
Als Bioresonanztherapie (griechisch „bios“ = Leben, lateinisch „resonare“ = widerhallen) bezeichnet man ein Heilverfahren, bei dem mittels einer speziellen Apparatur die vom Körper des Patienten ausgesendeten elektromagnetischen Schwingungen aufgenommen, modifiziert und dem Körper wieder zugeführt werden. Auch von aussen kommende, exogene Schwingungen können verarbeitet werden.
Herkunft
Das Phänomen der energetischen Abläufe im Körper wurde in den 1950er Jahren an verschiedenen Universitäten unabhängig voneinander erforscht. Darauf aufbauend entwickelten der deutsche Arzt Franz Morell (gestorben 1990) und der Elektroingenieur Erich Rasche 1977 die spätere Bioresonanztherapie.
Morell arbeitete zunächst mit der Elektroakupunktur nach Voll. Dabei gelangte er zu der Ansicht, dass der menschliche Körper endogene, elektromagnetische Schwingungen aussendet und dass diese durch äussere Einflüsse veränderbar sind. Zusammen mit Erich Rasche entwickelte er ein Gerät, das die körpereigenen Schwingungen empfangen und wieder zurücksenden konnte. Dieses Gerät und die damit praktizierte Behandlungsform wurde zunächst unter der Bezeichnung Mora-Therapie bekannt. „Mora“ ist abgeleitet von den Namen Morell und Rasche. Aufgrund der Weiterentwicklung der Geräte sowie der Diagnose- und Therapiemöglichkeiten wurde die Methode später in Bioresonanztherapie (BRT) umbenannt.
Die ursprüngliche Bioresonanztherapie wurde zusammen mit den Geräten stetig erweitert, so dass heute auch andere elektromagnetische Signale wie zum Beispiel Farblicht oder Tonfrequenzen verwendet werden. Diese externen Signale werden als exogen bezeichnet. Die Diversifizierung hat dazu geführt, dass die Bioresonanztherapie heute zum Beispiel auch als Biokommunikationstherapie, Bicomtherapie, Mora-Color, Multicomtherapie, biophysikalische Informationstherapie (BIT) oder biokybernetische Medizin bezeichnet wird. Auch die Bezeichnung von Geräten wie zum Beispiel Lykotronic kann namensgebend für die Methode sein
Grundlagen
Die Grundlage der Bioresonanztherapie ist die Vorstellung, dass Moleküle und Molekülverbände im Körper eines Menschen elektromagnetische Schwingungen aussenden. Diese Schwingungen bilden bei jedem Menschen ein typisches Muster, das sich aus harmonischen (gesunden) und disharmonischen (kranken) Anteilen zusammensetzt. Disharmonische Schwingungen werden auch als Störfelder bezeichnet.
Da es sich um elektromagnetische Wellen handelt, können die körpereigenen Signale mit Hilfe von Elektroden aufgenommen, in ein Gerät geleitet, dort umgewandelt, mit Schwingungen von Medikamenten, Farben, Tönen, Edelsteinen usw. angereichert und über weitere Elektroden wieder in den Körper des Patienten zurückgeleitet werden. Durch diese elektronische Bearbeitung können krankmachende Schwingungen ausgelöscht und gleichzeitig die Selbstheilungskräfte des Körpers aktiviert und gestärkt werden.
Ist der Zahn durch falsche Pflege angegriffen, hat die Karies ein leichtes Spiel. Der geschwächte Zahnschmelz wird langsam zerstört und es entstehen unschöne schwarze Löcher auf der Zahnoberfläche. Spätestens jetzt sollten Betroffene zum Zahnarzt gehen. Die Karies wird entfernt, der Zahn ist wieder weiss. Nachteil: Das Kariesloch ist nach wie vor da. Um die Stabilität des Zahns nicht zu gefährden und einem erneuten Kariesbefall vorzubeugen, füllt der Zahnarzt das Loch auf. Neben der herkömmlichen Füllung – bei der das Füllmaterial direkt in das Loch gespritzt wird – gibt es auch die Möglichkeit, die Füllung ausserhalb des Zahns zu modellieren.
Eine Zahnfüllung ausserhalb des Mundes herzustellen, hat verschiedene Vorteile. Denn bei einem solchen Inlay können auch Materialien verwendet werden, die nicht direkt in den Zahn gespritzt werden können. Neben Gold zählt dazu vor allem Keramik. Ein Keramikinlay zeichnet sich durch hohe Passgenauigkeit und vor allem durch seine unübertroffene Optik aus. Ein Inlay aus Keramik ist im Mund nicht von echten Zähnen zu unterscheiden. Es passt sich in Struktur und Farbe optimal in den Zahn ein.
Als Inlay werden Zahnfüllungen bezeichnet, die ausserhalb des Zahns hergestellt und erst in einem zweiten Schritt in den Zahn eingesetzt werden. Ein Inlay ersetzt die erkrankte Kaufläche eines Zahnes. Es verbindet in der Regel die Seitenzahnbereiche miteinander. Es gibt aber auch Inlays, die nur eine Zahnseite umschliessen oder nur in der Mitte des Zahns sitzen. Als Unterschied zu Onlays und Overlays gilt, dass Inlays nie die Höcker des Zahnes mit einschliesst. Die höchsten Punkte des Zahns bleiben frei.
Vor allem unter Laien wird der Begriff „Inlay“ allerdings oft synonym zu allen gängigen Zahnfüllungen verwendet, die ausserhalb des Mundes hergestellt werden.
Veneers sind hauchdünne (ca. 0,5 mm) lichtdurchlässige Verblendschalen (Facetten) aus Keramik (Porzellan), die nach einem Abdruck im Labor hergestellt und mit einem Speziellen Adhäsiv–Verfahren unlösbar auf die Vorderseite der Frontzähne aufgeklebt werden. Dabei wird der Zahn im gesamten sichtbaren Bereich von der Keramik–Facette abgedeckt.
Veneers ist das Mittel der Wahl, wenn Frontzähne in Form gebracht werden sollen. Die Beseitigung von leichten Fehlstellungen, Lücken, Korrekturen von Form und Farbe gelingen mit hervorragenden ästhetischen Resultaten, ohne viel eigene Zahnsubstanz zu entfernen.
Man spricht hier auch von minimal–invasiven Restaurationen.
Die Vorteile liegen klar auf der Hand:
– es wird nur sehr wenig Zahnsubstanz entfernt
– kleine Zahnschäden können optimal korrigiert werden
– ästhetische Ansprüche können verwirklicht werden
– sogar leichte Fehlstellungen der Zähne können korrigiert werden
– durch die Verklebung mit dem Zahnschmelz sehr belastbar
– Veneers sind eine langlebige Lösung
Nach einer sorgfältigen Reinigung der Zahnoberfläche schützt der Zahnarzt zunächst den Zahn durch eine Trockenlegung vor Speichel. Anschließend wird die Fissur und ihre unmittelbare Umgebung mit einer schwachen Säure vorbehandelt. «Anätzen» nennt der Zahnarzt diesen Vorgang. Hierdurch entsteht eine leicht raue Oberfläche, an der das Versiegelungsmaterial besser haftet. Nach sorgfältigem Absprühen mit Wasser und anschliessendem Trocknen ist der Zahnschmelz für die Versiegelung vorbereitet. Nun wird das Versiegelungsmittel, eine dünnflüssige Kunststoffmasse, mit einer biegsamen Spritze direkt in die Fissuren gefüllt und durch Lichteinwirkung (UV-Licht) gehärtet. Der ausgehärtete Versiegler deckt die Fissuren vollständig ab.
Wann bei einem Kind mit der Versiegelung begonnen werden sollte, kann der Zahnarzt am besten bei einer Untersuchung im 5. – 6. Lebensjahr beurteilen. In der Regel erfolgt die Versiegelung nach dem Durchbruch der ersten bleibenden Backenzähne. Der Zahndurchbruch sollte dabei so weit fortgeschritten sein, dass kein Zahnfleisch mehr die Kaufläche bedeckt. Die weiteren Versiegelungen werden dann jeweils beim Durchbruch neuer bleibender Backenzähne vorgenommen.
Die Fissurenversiegelung ist eine einfache, schmerzlose und wirksame Massnahme, die Sie und Ihre Kinder vor Fissurenkaries schützt. Der Zahnarzt oder die Zahnärztin muss im Einzelfall entscheiden, ob eine Versiegelung der Fissuren angezeigt ist.
In der Zahnheilkunde wird der Bruxismus unter dem Überbegriff Kraniomandibuläre Dysfunktion (CMD – cranio mandibular dysfunction), Kopf-Kiefer-Fehlfunktion eingeordnet.
Der Kauapparat besteht aus Knochen (Ober-Unterkiefer), der Kaumuskulatur, den zugehörigen Nerven und den Zähnen. Das Kauen selbst, die Bewegung des Unterkiefers allgemein und die Kontrolle des Aufbisses stellen ein kompliziertes Zusammenspiel dieser Komponenten dar. Die Bewegung und Abstimmung geschieht zum größten Teil unbewusst und wird meist durch unbewusste Faktoren beeinflusst. Ein sehr gewichtiger Faktor ist Stress. Er führt zu einer Verkrampfung der Kaumuskulatur, unbewusstem Schließen des Kiefers, aufbeißen und letzten Endes zum Knirschen. Dies geschieht häufig nachts, wenn der Stress, der sich über den Tag hin angehäuft hat, abgebaut wird. Die Betroffenen leiden unter Schmerzen der Kaumuskulatur, Spannungskopfschmerzen und Zahnschmerzen. Bei normaler Belastung, ohne Verspannung, haben die Zähne im verlaufe eines Tages maximal 10 min direkten Kontakt miteinander. Deshalb spricht man beim Aufbeißen und Knirschen von einer Dysfunktion.
Durch das nächtliche Reiben der Zähne aufeinander wird die Zahnsubstanz angegriffen und regelrecht abgeschliffen (abrasion, Schliffer-Facetten). Das führt zu einer Veränderung der Form auf der Zahnoberfläche. Dies beeinträchtigt die Zahnführung im Kieferschluss und es kann zu einem Fehlbiss und somit zu einer Fehlbelastung kommen. Hieraus resultieren wieder Schmerzen in der Kaumuskulatur und im Kiefergelenk. Der Betroffene befindet sich in einem «circulus vitiosus» (Teufelskreis).
Der Betroffene wird oft durch den Partner auf das Knirschen angesprochen, wenn nicht die stärker werdenden Verspannungen und Schmerzen ihn selbst darauf aufmerksam machen.
Behandelt werden kann der Bruxismus mit Unterschiedlichen Ansätzen. Eine Relaxierungs- oder Aufbiss-Schiene verhindert den Kontakt der Zähne. Sie wird häufig Nachts getragen, kann aber auch bei starker Belastung tagsüber eingesetzt werden.
Da es sich vornehmlich um ein Neuromuskuläres Problem handelt, helfen Entspannungstechniken sehr gut weiter. Der Betroffene erlernt bewusst die Kiefermuskulatur zu entspannen und wird auf die Problematik sensibilisiert. Gute Erfahrungen wurden auch mit so genannten «Biofeedback»-Verfahren bei chronischen starken «Knirschern» gemacht. Bei dieser Methode wird die elektrische Aktivität der Kaumuskulatur über kleine Elektroden abgeleitet und graphisch auf einem Monitor dargestellt. Der Patient sieht nun direkt die Aktivität der Muskeln und kann bewusst durch Entspannung diese vermindern.
Was sind Zahnimplantate?
Ein Implantat ist meist eine Schraube, in der Regel aus Titan, die mit einem chirurgischen Eingriff in den Kieferknochen eingesetzt wird und dort als Ersatz für die Zahnwurzel dient. Auf diesem künstlichen Pfeiler wird anschliessend ein Zahnersatz befestigt. Mit der Implantattechnik lässt sich ein einzelner Zahn ersetzen, eine grössere Zahnlücke versorgen, eine verkürzte Zahnreihe ergänzen oder eine ganze Brücke oder abnehmbare Prothese im zahnlosen Kiefer befestigen. Als allgemeine Voraussetzungen für eine erfolgreiche Implantattherapie gelten ein guter Allgemeinzustand der Patientin oder des Patienten, ein ausreichendes Knochenangebot im Kiefer, eine gute Knochenqualität sowie die Bereitschaft zu einer einwandfreien Mundhygiene.
Vor- und Nachteile von Zahnimplantaten
Normalerweise wird eine Zahnlücke durch eine Brücke(festsitzender Zahnersatz) oder durch einen herausnehmbaren Zahnersatz (Teilprothese) geschlossen. Dabei wird nur der sichtbare Teil des Zahnes ersetzt (Zahnkrone).Bei der Implantattherapie wird die Zahnwurzeldes fehlenden Zahnes durch ein Implantat ersetzt. Diese Schraube bildet die Verankerung für Kronen, Brücken oder für Halteelemente bei abnehmbaren prothetischen Elementen. Bei Einzelzahnlücken kann mit der implantatgetragenen Einzelkrone auf das Beschleifen gesunder Nachbarzähne verzichtet werden,was die Langzeitprognose dieser Zähne klar verbessert. Im Fall einer Totalprothese, die an den Implantaten befestigt wird (z.B. mittels «Druckknopfsystem»), oder bei einer implantatgestützten festsitzenden Brücke (anstelle einer abnehmbaren Teilprothese) wird eine deutlich bessere Kaufunktion erreicht; Patientinnen und Patienten fühlen sich mit einer solchen Lösung viel sicherer.
The Wand Plus
Die drei unschlagbaren Argumente, die für the Wand® Plus sprechen
Eine gezielte Anästhesie ohne taube Lippen und Wangen.
Eine konstant tiefe Durchflussrate, die in jedem Fall gewebeschonend ist.
Eine zielgenaue Penetration dank rotierender Nadelführung ohne Deflektion.
Wer setzt the Wand® Plus ein?
Allgemeinpraktiker, da sie den vielseitigen Einsatzbereich schätzen.
Kinderzahnärzte, da sich die Kinder vor der feinen Nadel und dem transparenten Handstück nicht ängstigen.
Vielseitig einsetzbar
Mit the Wand® Plus sind folgende Anästhesietechniken praktizierbar:
Herkömmliche Techniken:
Terminalanästhesie
Leitungsanästhesie
Intraligamentäre Anästhesie
Neue intraossäre Anästhesietechniken:
Im UK & OK CIA
Im OK PASA
Im OK AMSA
Sie benötigen keine herkömmliche Handspritze mehr.
Angst
Angst vor zahnärztlichen Eingriffen in das Mundorgan (Oralophobie) ist eine gelernte Angst, d.h. keiner wird mit dieser Angst geboren. Die Mehrzahl der Betroffenen berichtet über schreckliche Erlebnisse, die sie als Kind beim Zahnarzt hatten, z.T. derart brutal, dass wir sie als «Vergewaltigung» und «Folter» beschreiben müssen. Entsprechend tief sitzt der Schock. Ca. 80% der Betroffenen berichten über Angst vor Schmerzen und gehen aus diesem Grund nicht zum Zahnarzt. Durch zahnärztliche Psychotherapie sind diese Ängste auflösbar, bzw. können wieder «verlernt» werden.
Aber: Nicht jede furchtbare Situation beim Zahnarzt ist auch durch den Behandler verursacht. Ein anderer Patient würde evtl. dieselbe Situation ganz anders erleben, d.h. das persönliche Erleben der Situation spielt natürlich auch eine Rolle.
Anti-Angst-Training (AAT)
Dass AAT ist eine speziell für Oralophobiker entwickelte Therapieform und wird in mehreren Praxen von speziell geschulten Behandlern angewandt. Erste Untersuchungen zeigen, dass die Methode für Angstpatienten hoch effektiv ist. Im AAT wird der Patient in die Behandlungssituation hineingeführt. Er bleibt dabei stets der aktive Teil und übernimmt die Verantwortung für die Situation. Der Zahnarzt hat die Funktion des Trainers.
Gerüche
Der typische «Zahnarztgeruch» (Nelkenöldampf) weckt bei Vielen schon schlechte Erinnerungen. Darum wird auch mit Duftstoffen gearbeitet. Das Problem ist nur, dass jeder seinen Lieblingsduft (Präferenzduft) hat Eine namhafte Münchner Parfümfirma hat deshalb ca. 300 000 Duftrichtungen im Angebot. Verständlicherweise kann während einer zahnärztlichen Behandlung diese Duftvielfalt nicht geboten werden.
Hypnose
Hypnose ist zu unrecht in Verruf geraten. Viele Menschen verbinden mit Hypnose die Vorstellung, sich auszuliefern und vom Hypnotiseur zum willenlosen Werkzeug gemacht zu werden. Dies ist Blödsinn und billigen Krimis und unseriösen Fernsehshows («Show-Hypnose») entnommen. In der zahnärztlichen Hypnose wird die Suggestion benutzt, um den Klienten durch seine Angst zu führen und sogar Eingriffe ohne Betäubung durchzuführen. Gut ausgebildete und erfahrene zahnärztliche Hypnotherapeuten können hier wirklich segensreich tätig sein.
Aber: Nicht jeder Mensch ist gleich suggestibel, d.h. nicht jeder Mensch spricht auf die Hypnose an bzw. lässt sich hypnotisieren. Zum anderen ist die Hypnose ein sehr aufwendiges, zeitintensives Verfahren und erfordert eine gute Ausbildung. Nicht jede Behandlung ist in Hypnose durchführbar, ggf. muss konventionell behandelt werden.
Kosten: In der Regel kostet eine Behandlungsstunde durch ausgebildete zahnärztliche Hypnotherapeuten ca. CHF 150.- (Patienteninformation). Je nach Verhandlungsgeschick beteiligen sich unter Umständen die gesetzlichen Krankenkassen, da keine Pflichtleistung der Kasse.
Kosten
Den enormen Zeitaufwand, den die Oralophobietherapie erfordert, muss sich der zahnärztliche Psychotherapeut extra honorieren lassen. Gesetzliche Krankenkassen erstatten manchmal Hypnose, Akupunktur etc. wenn ein Gutachten vorliegt. Es empfiehlt sich immer, mit der Kasse zu verhandeln, ob nicht eine (Teil-) Kostenübernahme möglich ist. Im Rahmen der Gesundheitsreform werden die Kassen immer restriktiver, d.h. es werden nur noch die vom Gesetz vorgesehenen Leistungen erstattet.
Körperliche Gewalt
Viele Patienten haben in ihrer Vorgeschichte körperliche Gewalt erfahren und sind dadurch traumatisiert worden. Siehe auch „Sexueller Missbrauch“.
Musik (Audioanalgesie)
Nicht jede Musik entspannt. Entscheidend sind Rhythmus und Frequenzen. Was in Deutschland unter «Meditationsmusik» verkauft wird, sind oft Billigpressungen klassischer Musik, die manchmal mehr nerven als entspannen. Therapeutisch einsetzbare Musik nutzt die Frequenzen im hohen Bereich, dies ist ungefähr das Klangspektrum, das ein Embryo im Mutterbauch hört. Dazu kommt ein Rhythmus in Herzschlagfrequenz oder darunter.
Während der Behandlung hören auch viele Oralophobiker Ihre Lieblingsmusik, denn sie wollen sich ja nicht entspannen, sondern ablenken.
Kosten: Behandlung unter Walkman oder CD-Player kostet nichts.
Narkose
Manche Betroffene wollen eine Behandlung «nur in Narkose». Geschäftstüchtige Zahnärzte versprechen auch, die Angst mache eine Narkose unbedingt notwendig und durch die Behandlung in Narkose würde die Oralophobie nahezu dauerhaft geheilt. Wir können davor nur warnen. Abgesehen von den immensen Kosten, die für diese „Behandlung“ zu zahlen sind, ist diese Aussage schlichtweg falsch und irreführend.
Eine Angsterkrankung kann nicht durch Narkose geheilt werden.
Ausserdem: In Narkose können nämlich immer nur bedingt gute Behandlungen stattfinden, weil gute umfangreiche zahnmedizinische Leistungen nur in mehreren Schritten und manchmal über längere Zeiträume erbracht werden können.
Das Risiko: Die Todesrate bei Vollnarkose im Krankenhaus liegt bei fast 1:10 000, bei zahnärztlicher Lokalanästhesie («Spritzen“) bei nur 0,0065 pro Million.
Narkose heilt keine Phobie! Narkose als Kassenleistung.
Aber:
Trotzdem gibt es Situationen, die für den Patienten nur einmal vorkommen (z.B. mehrere Zähne entfernen, Operationen größeren Umfangs, etc.) bei denen wir eine Narkose von uns aus anraten, weil wir dies bei jedem Patienten (also nicht nur bei Angstpatienten) empfehlen würden.
Und dann gibt es eine sehr kleine Gruppe von Betroffenen, bei denen ohne Narkose wirklich keine Behandlung möglich ist.
Scham
Wie waren sehr überrascht, dass in unseren Umfragen immer wieder von Oralophobikern angegeben wurde, dass sie sich schämen, ihre Zähne zu zeigen. Dies geht z.T. so weit, dass nur der Arzt (also in Abwesenheit der Helferin) die Untersuchung vornehmen durfte. Als Ursache wurde fast immer angegeben, dass Zahnärzte oftmals abfällige und beleidigende Bemerkungen über den Gebisszustand gemacht haben («Sieht ja schrecklich aus», «Sind Sie selber schuld», «Geschieht ihnen gerade recht», «Saustall» etc.). Wir haben kein Verständnis für derartige Herabsetzungen der Patienten, da es ja schon viel Mut erfordert, die Angst zu überwinden und einen Behandlungsversuch zu wagen.
Es gibt auch keinen Grund, sich zu schämen. Wir wissen, wie groß die Phobie sein kann und wie schlimm es für den Betroffenen ist, gesundheitlichen Schaden zu erleiden.
Zahnarztbehandlungsphobie ist eine Krankheit – es ist keine Schande krank zu sein.
Sexueller Missbrauch
Wie erste Voruntersuchungen zeigen, sind ca. 30 – 36 % der Oralophobiker auch Opfer sexueller und/oder körperlicher Gewalt. Die Angst vor zahnärztlicher Behandlung tritt dann erst nach der Missbrauchserfahrung etc. auf. Die Heftigkeit und Folgen der gegen das Opfer gerichteten körperlichen Gewalt wird als existenzielle Bedrohung des Lebens und der körperlichen Integrität erlebt. Es ist daher naheliegend, dass eine Behandlung im Mundraum (der ja eine intime Zone ist) mit Angst und Schrecken besetzt ist, denn niemand möchte erneut Opfer einer „Behandlung“ werden, geschweige denn, einen „Täter“ an sich heranlassen. Hier ist also die Oralophobie das Symptom einer anderen Störung.
Durch das Anti-Angst-Training kann dieses Problem in der Regel gelöst werden, evtl. ist auch eine zusätzliche psychotherapeutische Begleitung sinnvoll, wenn das Trauma noch nicht bearbeitet wurde.
Videobrillen
Videobrillen haben zwei kleine Bildschirme und Kopfhörer in der Brille und ermöglichen so das Betrachten von Videofilmen während der Behandlung. Dies ist für viele Patienten die maximale Ablenkung.
Kosten: Keine






